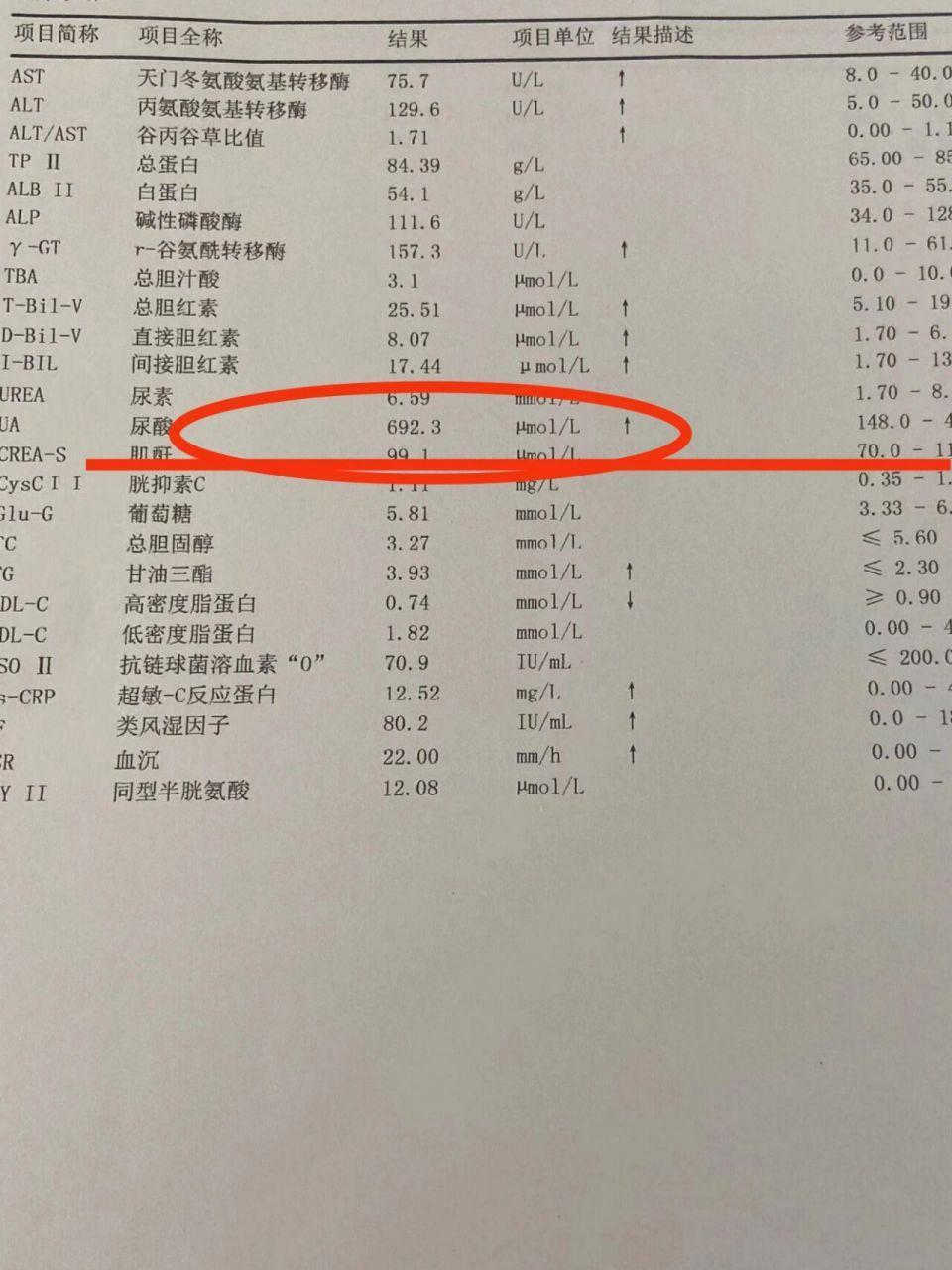
很多人是在体检报告上,第一次看到“尿酸升高”这几个字。
没有痛风、没有关节红肿,生活也没什么不舒服,于是就会产生一个很典型的疑问:
“我又不疼,要不要吃药?”
尤其是医生提到非布司他时,不少人第一反应是——“听说一吃就停不下来?”
这件事,确实需要说清楚。
一、尿酸高≠一定要吃药
先给结论:不是所有高尿酸都需要马上用药

医学上把单纯尿酸升高(没有症状)称为:
无症状高尿酸血症
根据目前的国内外指南(如中国高尿酸血症与痛风诊疗指南、EULAR建议),大多数情况下:
没有症状的人,优先生活方式干预,而不是立即用药
那什么情况下“可以先不吃药”?
一般来说,如果你符合下面这些情况:
没有痛风发作没有痛风石肾功能正常尿酸水平不是特别高(例如未持续≥540 μmol/L)

可以先通过:
控制饮食(少酒、少高嘌呤)减重多饮水
来观察一段时间。
二、但有些人,“不疼也建议用药”
这也是很多人忽略的重点。
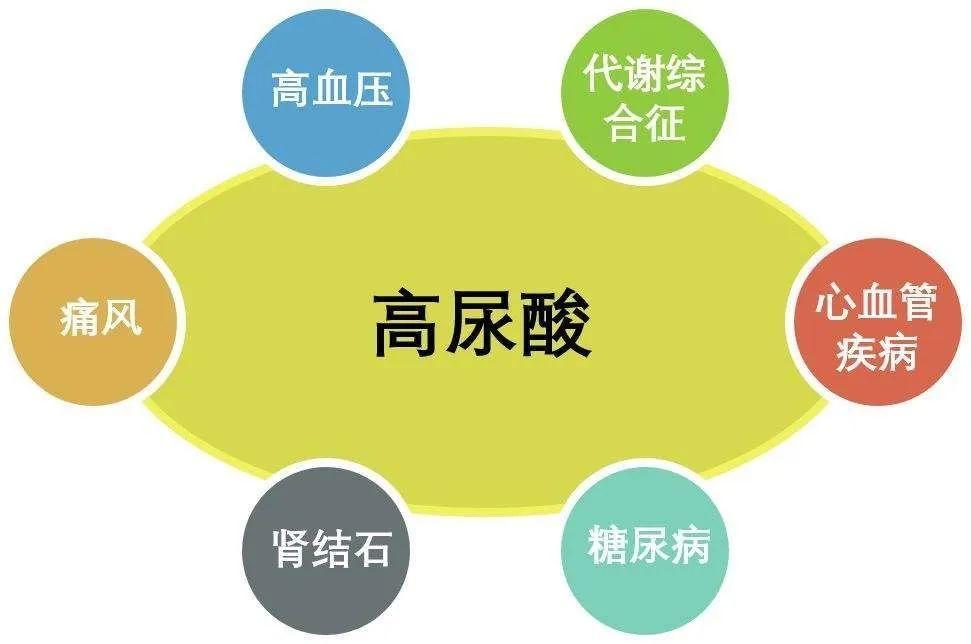
虽然你现在不痛,但尿酸长期高,会带来这些风险:
形成痛风(只是时间问题)损伤肾脏(尿酸性肾病)增加心血管风险
所以,指南也明确提出:
以下情况,即使没症状,也建议考虑降尿酸药物
包括:
尿酸持续 ≥540 μmol/L已有肾损伤或尿酸结石合并高血压、糖尿病等代谢疾病年轻患者(未来风险更长)
这时候,医生可能会建议使用非布司他或其他降尿酸药物。
三、非布司他到底是什么?安全吗?
很多人对这个药有点“妖魔化”。
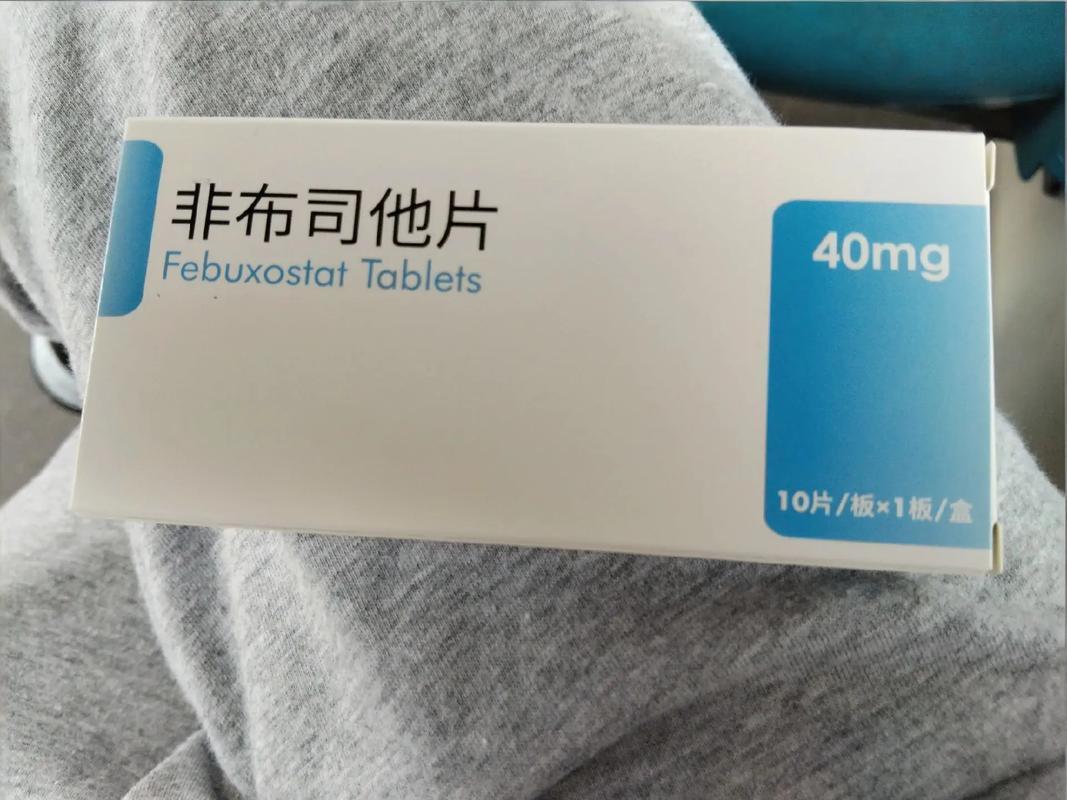
简单说,它属于:抑制尿酸生成的药物
作用机制是抑制黄嘌呤氧化酶,从源头减少尿酸产生。
它和别的药有什么区别?
常见降尿酸药包括:
别嘌醇非布司他
相比之下:
非布司他对肾功能要求相对宽松降尿酸效果稳定过敏反应(如严重皮疹)相对少见
但也要注意:
早期有研究(如CARES研究)提示其可能与心血管风险有关后续研究(如FAST研究)认为风险并未显著增加
目前的共识是:可以用,但要评估个体情况,尤其是心血管风险人群。
四、“一吃就停不下来”,到底是真是假?
这是最核心的误区。
先说结论:
不是药让你停不下来,是你的尿酸水平决定是否需要长期控制
为什么很多人“停药就反弹”?
因为:
药物只是控制尿酸并没有改变你体内“容易高尿酸”的体质
一旦停药:尿酸往往会重新升高
这就像高血压、糖尿病:
不是药有依赖而是疾病本身需要长期管理
有没有可能停药?
有,但要满足条件:
尿酸长期稳定达标(通常<360 μmol/L)生活方式控制非常好没有痛风史或并发症
即便停药,也需要:定期复查,一旦升高再及时干预
五、真正需要担心的,不是“吃药”,而是这两件事
1. 该吃不吃,拖出问题
临床上更常见的是:
明明已经有痛风发作或尿酸长期很高
却因为害怕吃药,一直拖着。
结果:
痛风反复发作甚至出现痛风石、关节损伤
2. 吃吃停停,反而更危险
降尿酸最怕的是:忽高忽低
这会:
增加痛风发作风险影响尿酸结晶稳定
所以,一旦决定用药:要规范、持续,而不是随意停药
六、给普通人的一个“简单判断逻辑”
如果你现在是:尿酸高,但从没痛过
可以按这个思路来:
第一步:看数值
<540 μmol/L → 优先生活干预≥540 μmol/L → 建议评估用药
第二步:看有没有风险因素
肾病、结石、代谢疾病 → 更倾向用药
第三步:看趋势
持续升高 → 不要拖
最后说一句

关于高尿酸血症,很多人容易走两个极端:
一种是完全不当回事一种是过度恐惧药物
其实更理性的做法是: 把它当作一个“需要长期管理的代谢问题”
至于非布司他:
不是洪水猛兽也不是必须终身依赖
关键在于:你是否真的需要它,以及是否用得规范。
如果把这两点想清楚了,大多数人的焦虑,其实都会慢慢消失。
万隆优配提示:文章来自网络,不代表本站观点。